Bulimie: Ein Kreislauf aus Zwang & Schuld
Inhaltsverzeichnis
- Das Wichtigste vorab in Kürze
- Was ist Bulimie?
- Symptome & Verhaltensmuster
- Überblick über Symptome & Verhaltensmuster
- Wiederholte Essanfälle mit Kontrollverlust
- Psychische Dynamik: Schuld, Scham & Zwang
- Ursachen: Biopsychologische Entstehungsmodelle
- Der Weg zur Heilung – Hilfe ist möglich
- Fazit: Aus dem Kreislauf ausbrechen – Schritt für Schritt
Was treibt Menschen dazu, heimlich große Mengen zu essen und sich danach selbst Schaden zuzufügen? Warum ist es so schwer, diesen Kreislauf zu durchbrechen? Bulimie, auch „Ess-Brech-Sucht“ genannt, ist eine ernste Essstörung, die weit mehr ist als ein Problem mit dem Essen. Sie betrifft Körper, Psyche und soziales Leben gleichermaßen. Der ständige Wechsel zwischen Essanfällen, Erbrechen und Schuldgefühlen führt zu massiven Belastungen. Ein Verständnis der Symptome, Ursachen und Behandlungsmöglichkeiten ist entscheidend, um Hilfe zu finden und Heilung möglich zu machen.
Triggerwarnung:
Dieser Artikel geht auf das sensible Thema Bulimie ein, das für manche Menschen triggernd wirken oder Unbehagen auslösen könnte. Bitte lesen Sie daher mit Vorsicht, wenn Sie sich hierdurch emotional belastet fühlen könnten.
Das Wichtigste vorab in Kürze
- Bulimie ist eine Essstörung mit wiederholten Essanfällen und kompensatorischem Verhalten.
- Typische Symptome sind Erbrechen, Abführmittelmissbrauch, exzessiver Sport und soziale Isolation.
- Schuld- und Schamgefühle verstärken den Zwang und halten den Kreislauf aufrecht.
- Die Ursachen sind vielfältig: genetische, psychische, familiäre und soziale Einflüsse wirken zusammen.
- Eine Therapie und professionelle Hilfe ermöglichen einen Ausweg und eine langfristige Stabilisierung.
Was ist Bulimie?
Bulimie (Bulimia nervosa) ist eine ernsthafte psychische Erkrankung, die zu den Essstörungen gehört. Sie ist gekennzeichnet durch wiederkehrende Essanfälle und kompensatorisches Verhalten wie Erbrechen, Fasten oder übermäßigen Sport. Betroffene erleben dabei starken Kontrollverlust und leiden im Anschluss unter massiven Schuldgefühlen. Anders als bei Magersucht bleibt das Körpergewicht oft im Normalbereich, was die Erkrankung schwerer erkennbar macht. Die Dunkelziffer ist hoch, da Betroffene ihre Symptome häufig geheim halten. Bulimie ist nicht nur eine Essstörung, sondern auch Ausdruck tieferliegender psychischer Konflikte.

Medizinische Definition
In der Medizin wird Bulimia nervosa nach internationalen Klassifikationssystemen (ICD-10, DSM-5) definiert. Kernsymptome sind wiederholte Essanfälle und darauf folgende Gegenmaßnahmen zur Gewichtskontrolle. Diese müssen über einen Zeitraum von mindestens drei Monaten auftreten, um diagnostisch relevant zu sein. Häufig geht die Erkrankung mit einer übermäßigen Beschäftigung mit Figur, Gewicht und Essverhalten einher. Die Diagnose wird durch Fachärzte oder Psychotherapeuten gestellt und erfordert eine sorgfältige Abgrenzung zu anderen psychischen Störungen.
Abgrenzung zu anderen Essstörungen
Bulimie unterscheidet sich von Magersucht und Binge-Eating-Störung. Bei Magersucht stehen Untergewicht und restriktives Essverhalten im Vordergrund, während Bulimie meist mit normalem Gewicht einhergeht. Die Binge-Eating-Störung zeigt zwar Essanfälle, jedoch ohne regelmäßige kompensatorische Maßnahmen. Bulimie vereint somit Kontrollverlust beim Essen mit Zwang zur nachträglichen Korrektur. Diese Abgrenzung ist für die Therapieentscheidung essenziell, da unterschiedliche Ansätze notwendig sind.
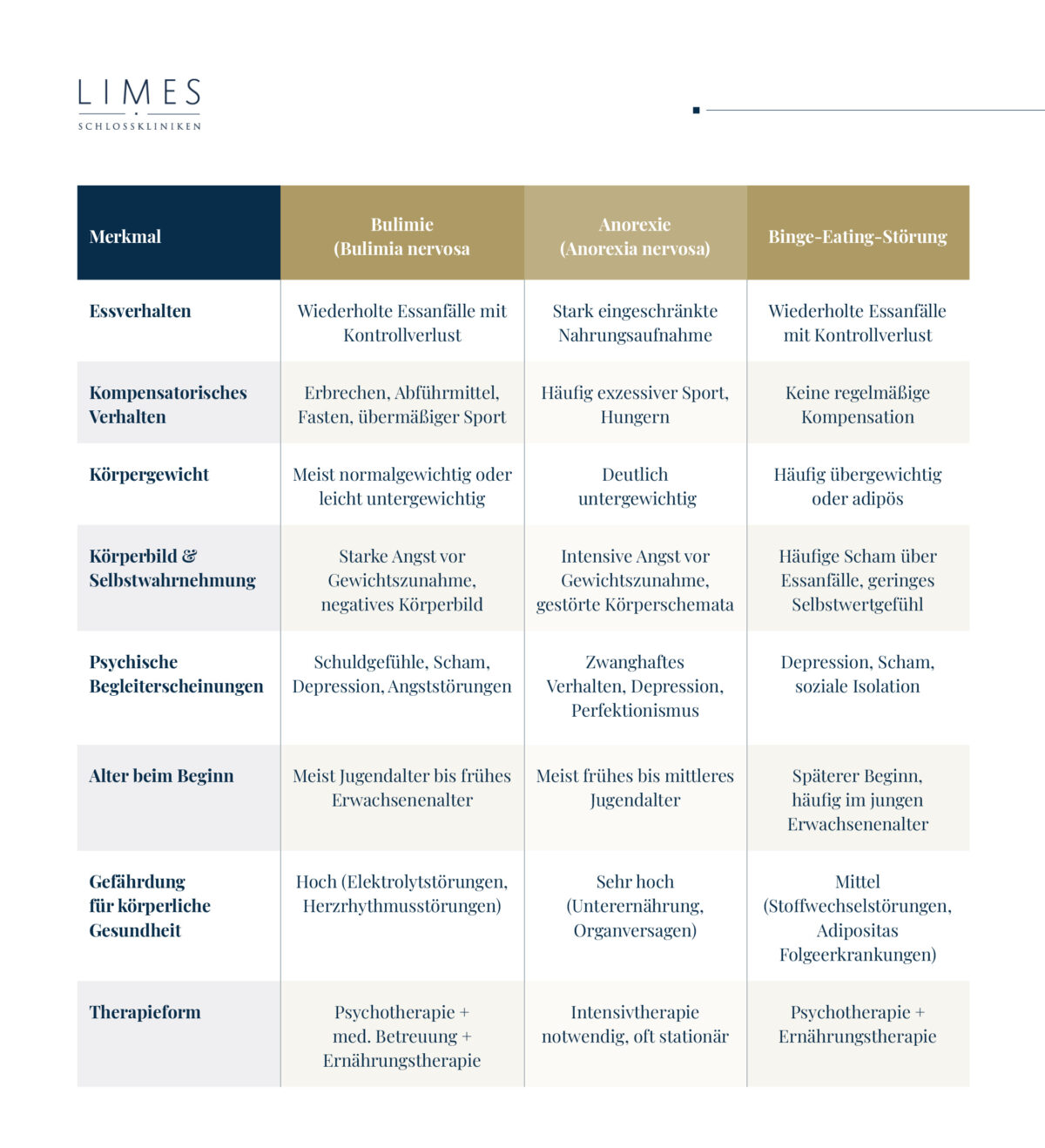
Symptome & Verhaltensmuster
Die Symptome von Bulimie reichen weit über das Essverhalten hinaus und betreffen Körper wie Psyche. Im Mittelpunkt stehen wiederkehrende Essanfälle, gefolgt von Maßnahmen zur Vermeidung einer Gewichtszunahme. Betroffene entwickeln ein Doppelleben zwischen äußerlich normalem Alltag und heimlichem Zwangsverhalten. Körperliche Beschwerden wie Zahnschäden, Kreislaufprobleme oder Magen-Darm-Beschwerden treten häufig auf. Psychische Folgen wie Angst, Depressionen oder soziale Rückzüge sind ebenfalls typisch. Das Krankheitsbild ist komplex und in seiner Dynamik oft schwer von außen zu erkennen.
Überblick über Symptome & Verhaltensmuster
Zentrales Verhalten
- Wiederkehrende Essanfälle
- Maßnahmen zur Vermeidung einer Gewichtszunahme (z. B. Erbrechen, Abführmittel, exzessiver Sport)
Alltags- und Verhaltensmuster
- Doppelleben: äußerlich normaler Alltag vs. heimliches Zwangsverhalten
- Krankheitsbild von außen oft schwer erkennbar
Körperliche Beschwerden
- Zahnschäden
- Kreislaufprobleme
- Magen-Darm-Beschwerden
Psychische Folgen
- Angststörungen
- Depressionen
- Sozialer Rückzug
Wiederholte Essanfälle mit Kontrollverlust
Ein zentrales Symptom sind Essanfälle, bei denen innerhalb kurzer Zeit große Mengen Nahrung aufgenommen werden. Betroffene berichten von einem Gefühl des Kontrollverlustes und innerem Zwang. Während des Essens spielen Sättigung oder Hunger kaum eine Rolle. Nach den Anfällen folgen starke Schuld- und Schamgefühle. Die Häufigkeit reicht von wenigen Malen pro Woche bis hin zu mehreren täglichen Episoden.
Kompensatorische Maßnahmen: Erbrechen, Abführmittel, exzessiver Sport
Nach den Essanfällen greifen viele Betroffene zu drastischen Methoden, um eine Gewichtszunahme zu verhindern. Am häufigsten ist selbst herbeigeführtes Erbrechen, aber auch Abführmittelmissbrauch oder übermäßiger Sport spielen eine Rolle. Manche wechseln zwischen Fasten und Essanfällen, was den Körper zusätzlich belastet. Diese Maßnahmen verstärken die körperlichen Schäden und verstetigen den Teufelskreis der Erkrankung.
Heimlichkeit, soziale Isolation, Doppelleben
Bulimie wird häufig im Verborgenen ausgelebt, da Betroffene ihre Essanfälle und das Erbrechen geheim halten möchten. Sie entwickeln ausgeklügelte Strategien, um das Verhalten vor Familie, Freunden oder Kollegen zu verbergen. Dadurch kommt es oft zu sozialem Rückzug, weil gemeinsame Mahlzeiten als bedrohlich oder kontrollverlustgefährdend empfunden werden. Dieses Doppelleben führt zu Isolation und verstärkt die psychische Belastung erheblich. Scham und Angst verhindern häufig, dass frühzeitig Hilfe gesucht oder eine Diagnose gestellt wird. Mit der Zeit prägen Geheimhaltung und Rückzug das alltägliche Leben und erschweren den Zugang zu Unterstützung. Eine erfolgreiche Therapie muss daher sowohl die sozialen Konsequenzen als auch die emotionalen Belastungen berücksichtigen.
Häufige körperliche & psychische Begleiterscheinungen
Die Erkrankung geht mit vielfältigen Begleitsymptomen einher. Körperlich zeigen sich Zahnschäden, Elektrolytstörungen, Magenprobleme oder Herzrhythmusstörungen. Psychisch treten Depressionen, Angststörungen und Zwangssymptome gehäuft auf. Auch Substanzmissbrauch und selbstschädigendes Verhalten sind nicht selten. Diese Begleiterscheinungen verschärfen den Krankheitsverlauf und verdeutlichen die Notwendigkeit früher Behandlung.
Psychische Dynamik: Schuld, Scham & Zwang
Bulimie ist nicht nur eine Essstörung, sondern auch ein psychisches Gefängnis. Schuld- und Schamgefühle dominieren das Erleben und verstärken den Zwang zu weiteren Essanfällen. Viele Betroffene erleben ihre Erkrankung als ständigen inneren Konflikt zwischen Selbstkontrolle und Kontrollverlust. Diese psychische Dynamik macht das Leiden besonders schwerwiegend. Der Kreislauf aus Essdrang, Schuld und erneuten Anfällen bestimmt den Alltag und nimmt den Betroffenen zunehmend Lebensqualität.
Warum Betroffene nicht “einfach aufhören” können
Oft wird von außen gefragt, warum Betroffene nicht einfach mit dem Verhalten aufhören. Doch Bulimie ist keine freie Entscheidung, sondern eine psychische Zwangserkrankung. Essanfälle dienen häufig als Ventil für innere Anspannung, negative Emotionen oder traumatische Erfahrungen. Die Kompensationsmechanismen geben kurzfristig Erleichterung, verstärken langfristig aber das Leiden. Ohne therapeutische Unterstützung ist es kaum möglich, den Kreislauf zu durchbrechen.
Die Rolle von Perfektionismus, Selbstwertproblemen & emotionaler Regulation
Viele Betroffene von Bulimie zeigen ausgeprägten Perfektionismus und setzen sich selbst unter hohen Leistungsdruck. Ihr Selbstwertgefühl ist oft stark beeinträchtigt, wodurch Erfolge oder Misserfolge übermäßig auf die eigene Person zurückfallen. Das Essverhalten dient in diesem Zusammenhang häufig als Mittel der Selbstkontrolle: Durch Essen, Erbrechen oder exzessiven Sport versuchen Betroffene, innere Spannungen zu regulieren. Emotionen wie Angst, Scham oder Traurigkeit sind schwer zu bewältigen und dysfunktionale Strategien übernehmen diese Funktion. Diese Verhaltensmuster sind tief verankert und machen Bulimie besonders hartnäckig. Selbst wenn äußere Umstände sich ändern, bleiben die zugrunde liegenden Probleme mit Selbstwert und emotionaler Regulation bestehen. Eine erfolgreiche Therapie muss daher sowohl das Essverhalten als auch die emotionalen und psychologischen Ursachen systematisch adressieren.
Der zerstörerische Kreislauf zwischen Essdrang & Selbstverachtung
Der zentrale Mechanismus der Bulimie besteht im wiederholten Wechsel von unkontrollierbarem Essdrang und anschließender Selbstabwertung. Jeder Essanfall führt zu intensiven Schuld- und Schamgefühlen, die das nächste Essverhalten begünstigen. Auf diese Weise entsteht ein zerstörerischer Kreislauf, der ohne therapeutische Unterstützung kaum zu durchbrechen ist. Mit der Zeit automatisiert sich dieser Zyklus und prägt Denken, Fühlen und Handeln stark. Betroffene erleben häufig ein Gefühl der Hilflosigkeit gegenüber ihrem Essverhalten, was die psychische Belastung weiter verstärkt. Die ständige innere Anspannung und Selbstkritik machen den Alltag zusätzlich schwer kontrollierbar. Eine wirksame Behandlung muss daher sowohl das Essverhalten als auch die zugrunde liegenden emotionalen und psychologischen Muster systematisch angehen.
Ursachen: Biopsychologische Entstehungsmodelle
Die Ursachen von Bulimie sind vielfältig und komplex. Sie entstehen aus dem Zusammenspiel biologischer, psychologischer und sozialer Faktoren. Kein einzelner Auslöser erklärt die Erkrankung vollständig. Vielmehr handelt es sich um ein Zusammenspiel von Vulnerabilität und auslösenden Stressoren. Das Verständnis dieser Dynamik ist entscheidend für die Entwicklung wirksamer Therapien.
Genetische Prädisposition
Studien deuten darauf hin, dass genetische Faktoren die Anfälligkeit für Bulimie erhöhen können. Familiäre Häufungen von Essstörungen weisen auf eine biologische Komponente hin, die unter anderem Stoffwechsel, Neurotransmitter und Impulskontrolle betrifft. Bestimmte genetische Variationen können dazu führen, dass Emotionen, Belohnungssysteme oder Essverhalten stärker beeinflusst werden. Genetik allein ist jedoch nicht ausschlaggebend für die Erkrankung, sondern wirkt immer in Wechselwirkung mit Umweltfaktoren wie familiären Einflüssen, sozialen Erwartungen oder traumatischen Erfahrungen. Dieses Zusammenspiel erklärt, warum nicht jede genetisch vorbelastete Person eine Bulimie entwickelt. Die Erkenntnis einer genetischen Prädisposition kann helfen, Verständnis für die Erkrankung zu fördern und frühzeitige Interventionen gezielter zu planen.
Soziale Einflüsse
Gesellschaftliche Schönheitsideale, medialer Druck und ständiger sozialer Vergleich erhöhen das Risiko, eine Bulimie zu entwickeln. Besonders Jugendliche und junge Erwachsene sind anfällig, da sie sich in einer Phase der Identitätsfindung befinden und ein starkes Bedürfnis nach Anerkennung verspüren. Negative Erfahrungen wie Mobbing, Ausgrenzung oder Diskriminierung können die psychische Belastung zusätzlich verstärken. Der gesellschaftliche Kontext verstärkt innere Konflikte mit dem eigenen Körperbild und kann den Drang nach Kontrolle über das Essverhalten begünstigen. Soziale Normen und Ideale wirken oft subtil, aber konstant, und tragen zur Aufrechterhaltung von Essstörungen bei. Frühzeitige Aufklärung, unterstützende soziale Netzwerke und ein reflektierter Umgang mit medialen Einflüssen können präventiv wirken.
Familiäre Dynamiken & frühe emotionale Verletzung
In vielen Familien bestehen belastende Strukturen wie hoher Leistungsdruck, mangelnde emotionale Nähe oder häufige Konflikte. Auch frühe Erfahrungen von Vernachlässigung, Überbehütung oder emotionaler Unsicherheit können die Entwicklung einer Bulimie begünstigen. Kinder lernen in solchen Kontexten oft, Gefühle über das Essverhalten zu regulieren, statt gesunde Bewältigungsstrategien zu entwickeln. Diese Muster setzen sich tief im emotionalen Erleben fest und wirken bis ins Erwachsenenalter fort. Sie können das Risiko erhöhen, dass emotionale Spannungen durch Essanfälle oder kompensatorische Maßnahmen verarbeitet werden. Frühzeitige Unterstützung, stabile Bindungen und gesunde Emotionsregulation sind entscheidend, um diese Dynamiken zu durchbrechen.
Der Weg zur Heilung – Hilfe ist möglich
Trotz des schweren Verlaufs ist Heilung von Bulimie möglich. Eine frühzeitige Diagnose und therapeutische Intervention verbessern die Chancen erheblich. Wichtig ist, dass Betroffene professionelle Hilfe in Anspruch nehmen und Unterstützung aus dem Umfeld erfahren. Verschiedene Therapieansätze greifen ineinander und ermöglichen eine individuelle Behandlung. Heilung bedeutet nicht nur Symptomfreiheit, sondern auch ein neues Verhältnis zu Körper, Emotionen und Selbstwert.
Frühzeitige Diagnose & therapeutische Intervention
Je früher Bulimie erkannt wird, desto besser sind die Chancen auf eine erfolgreiche Behandlung. Eine gründliche ärztliche Untersuchung, psychotherapeutische Gespräche und relevante Laborwerte sind entscheidend für eine präzise Diagnosestellung. Frühzeitige Intervention kann körperliche Schäden verhindern und die psychische Stabilität fördern. Hausärzte, Fachärzte für Psychiatrie oder Psychosomatik sowie spezialisierte Kliniken und Ambulanzen sind wichtige erste Anlaufstellen. Eine rechtzeitige Therapie erleichtert den Zugang zu geeigneten Maßnahmen wie kognitiver Verhaltenstherapie, Ernährungsberatung oder stationären Programmen. Auch die Einbindung von Angehörigen kann den Heilungsprozess unterstützen. Insgesamt erhöht ein frühzeitiges Eingreifen die Wahrscheinlichkeit, den Teufelskreis von Essanfällen und Selbstabwertung zu durchbrechen.
Psychotherapie
Die zentrale Behandlung von Bulimie ist die Psychotherapie, besonders die kognitive Verhaltenstherapie. Sie unterstützt Betroffene dabei, dysfunktionale Gedankenmuster zu erkennen und neue, gesunde Verhaltensweisen zu entwickeln. Auch tiefenpsychologische oder systemische Verfahren können wirksam sein, um emotionale Konflikte aufzuarbeiten. Ziel der Therapie ist es, die emotionale Regulation zu verbessern, den Selbstwert zu stärken und den Teufelskreis aus Essanfällen und Selbstabwertung zu durchbrechen. Psychotherapie bildet somit die Grundlage für eine nachhaltige Stabilisierung und Heilung.
Körpertherapie, Ernährungstherapie & Psychoedukation
Neben Psychotherapie sind ergänzende Ansätze wichtig für die Behandlung von Bulimie. Ernährungstherapie vermittelt Wissen über ausgewogene Mahlzeiten und hilft, das Essverhalten zu normalisieren. Körpertherapie stärkt die Wahrnehmung des eigenen Körpers und fördert ein gesundes Körpergefühl. Psychoedukation unterstützt Betroffene und ihre Angehörigen dabei, die Erkrankung besser zu verstehen und angemessen damit umzugehen. Zusammengenommen tragen diese Maßnahmen dazu bei, körperliche, emotionale und soziale Aspekte der Bulimie zu behandeln.
Rolle stationärer Behandlung bei chronischem Verlauf
Bei schwerem oder chronischem Verlauf von Bulimie kann eine stationäre Behandlung erforderlich sein. In spezialisierten Kliniken werden medizinische Versorgung, Psychotherapie und Ernährungstherapie eng miteinander kombiniert. Dies ermöglicht eine intensive Betreuung und hilft, den destruktiven Kreislauf aus Essanfällen und Selbstabwertung zu unterbrechen. Ein stationärer Aufenthalt bietet außerdem Schutz vor belastenden Alltagssituationen und schafft Raum für Stabilisierung. Auf diese Weise kann die Basis für eine nachhaltige Therapie und langfristige Genesung gelegt werden.
Fazit: Aus dem Kreislauf ausbrechen – Schritt für Schritt
Bulimie ist eine schwerwiegende Essstörung, die Körper und Psyche gleichermaßen belastet. Wiederkehrende Essanfälle, Schuldgefühle und kompensatorisches Verhalten halten den Kreislauf aufrecht. Doch Heilung ist möglich, wenn Betroffene professionelle Hilfe in Anspruch nehmen. Mit Therapie, Unterstützung und Geduld lässt sich der Weg aus Zwang und Selbstverachtung finden. Jeder Schritt in Richtung Behandlung bedeutet, ein Stück Freiheit zurückzugewinnen.
Kategorien: Essstörung
